 https://www.klinikum-lippe.de/wp-content/uploads/2025/04/image009-scaled.jpg
1920
2560
Mandy Lange
https://www.klinikum-lippe.de/wp-content/uploads/2021/03/klg_logo_ukowl.png
Mandy Lange2025-04-07 11:56:042025-04-07 11:56:04Modernes Simulationstraining für die Ausbildung
https://www.klinikum-lippe.de/wp-content/uploads/2025/04/image009-scaled.jpg
1920
2560
Mandy Lange
https://www.klinikum-lippe.de/wp-content/uploads/2021/03/klg_logo_ukowl.png
Mandy Lange2025-04-07 11:56:042025-04-07 11:56:04Modernes Simulationstraining für die AusbildungOberärztinnen und Oberärzte

Dr. med.
Steffen Koschnick

Dr. med.
Lutz Müller-Lobeck

Dr. med.
Nora Gritschke

Dr. med.
Torsten Dammann

Dr. med.
Saskia M. Diehl DESA

Dr. med.
Ali Elchimi

Dr. med.
Carsten Groth

Viktor Pries

Marina Bilcarevic-Dragovic

Albert Tukhvatullin
Leitungskräfte Pflegebereich

Arthur Nering

Britta Stang
| ANÄSTHESIOLOGIE UND OPERATIVE INTENSIVMEDIZIN
Unsere Schwerpunkte in der Anästhesie
Anästhesie
Anästhesie ist heute mehr als nur die Betäubung von Patienten für eine Operation. Wir Anästhesisten verstehen uns als „perioperative Mediziner“, deren Ziel eine umfassende Betreuung von der Vorbereitung vor der Operation bis zur Schmerztherapie im Aufwachraum und darüber hinaus ist.
Im Vorfeld sowohl ambulanter als auch stationärer Eingriffe lernen Sie uns in der Anästhesie-Ambulanz in einem Aufklärungsgespräch kennen. Hierbei beurteilen wir Ihren individuellen Gesundheitszustand, wählen mit Ihnen gemeinsam das geeignete Anästhesieverfahren aus und planen die Durchführung in Kooperation mit Ihren Operateuren.
Ihrem Einverständnis folgend führen wir die Anästhesie am OP-Tag durch. Die Schmerzfreiheit während der Operation ist heute selbstverständlich. Während der Narkose obliegt uns die kontinuierliche Überwachung und Steuerung Ihrer Herz-, Kreislauf- und Lungenfunktion. Gut steuerbare Narkotika und eine Messung der Gehirnaktivität (EEG) stellen sicher, dass Sie während der Operation tief und sicher schlafen und danach schnell wieder wach werden. Durch eine individuelle Auswahl der geeigneten Medikamente verringern wir zudem die Häufigkeit postoperativer Übelkeit. Ein aufwendiges Wärmemanagement verhindert, dass Sie im OP-Saal auskühlen und anschließend im Aufwachraum zittern müssen. Das Sie betreuende Team bleibt während der gesamten Narkose im Operationssaal und sorgt für Ihre Sicherheit.
Bei geeigneten Eingriffen und in Abhängigkeit von Ihrem Gesundheitszustand führen wir eine Regionalanästhesie („Teilnarkose“) durch, also eine Betäubung ausgewählter Körperabschnitte, etwa nur der unteren Körperhälfte oder eines Armes. Diese kann sowohl mit einer Allgemeinanästhesie kombiniert als auch als alleinstehendes Anästhesieverfahren eingesetzt werden. In diesem Fall können Sie während der Operation entweder ein leichtes Schlafmittel bekommen oder in Einzelfällen die Operation über einen Bildschirm verfolgen.
Nach der Operation werden Sie von unserem Team aus Anästhesisten und Fachpflegekräften im Aufwachraum betreut, bis Sie wieder richtig wach sind. Hier sorgen wir für Ihr Wohlbefinden und können gegebenenfalls mit der Schmerztherapie beginnen, die anschließend auf der Station weitergeführt wird.
Die Ärzte und Pflegekräfte unserer Klinik führen am Klinikum Lippe jedes Jahr rund 23.000 Narkosen durch. Unsere Klinik ist personell und apparativ darauf ausgerichtet, Narkosen bei Patienten aller Altersstufen, vom Frühgeborenen bis ins hohe Lebensalter, und aller Risikogruppen durchzuführen, auch bei sehr großen Operationen.
Bei Vorerkrankungen oder größeren Eingriffen kann der Anästhesist bereits im Operationssaal intensivmedizinische Maßnahmen ergreifen. Hierzu gehören u. a. intensive Überwachungsmaßnahmen, die lungenschonende Beatmung sowie die differenzierte Gabe von den Kreislauf unterstützenden Medikamenten, Infusionen und gegebenenfalls Blutbestandteilen.
Kinderanästhesie
Kinder sind keine kleinen Erwachsenen. Sie unterscheiden sich von uns Erwachsenen durch ihren Körperbau, ihre Größe und ihr Gewicht, aber auch in Hinblick auf ihre Stoffwechselfunktionen. Und Kind ist nicht gleich Kind. Kinder unterscheiden sich voneinander entsprechend ihrem jeweiligen Alter auch in Hinblick auf das psychische Erleben und die Verarbeiten einer Krankheit und eines Krankenhausaufenthaltes oder die Möglichkeiten, sich mit uns zu verständigen.
Um Kinder bestmöglich zu versorgen, haben wir uns auch im Bereich der Kinderanästhesie gut aufgestellt. Sie möchten mehr erfahren? Informieren Sie sich gern ausführlich im Bereich Kinderanästhesie.
Notfallmedizin
Die akute Stabilisierung aller lebenswichtigen Körperfunktionen ist die zentrale Aufgabe der Notfallmedizin, der sich unsere Klinik mit großem Engagement widmet. So stellt die Klinik für Anästhesiologie und Operative Intensivmedizin am Klinikum Lippe etwa das innerklinische Notfallteam: an beiden Standorten ist ein Team aus Anästhesist und Fachpflegekraft jederzeit bereit, innerhalb von Minuten lebensrettende Maßnahmen an jedem Ort des Klinikumgeländes einzuleiten.
Unser Team ist durch die Erfahrungen in der Narkoseführung im Operationssaal ebenso wie die Tätigkeit auf der Intensivstation, aber auch durch regelmäßiges und intensives Training optimal auf diese Anforderung vorbereitet. Alle unsere Einsätze werden zudem anschließend von Spezialisten gesichtet und mit den Teams nachbesprochen.
Die Klinik für Anästhesie und Intensivmedizin engagiert sich darüber hinaus in der präklinischen Notfallmedizin und besetzt maßgeblich die Notarztstandorte des Kreises Lippe in Detmold, Bad Salzuflen und Lemgo mit ca. 10.000 Notarzteinsätzen pro Jahr. Auch an der Organisation des Intensivtransportsystems des Kreises Lippe ist unsere Klinik aktiv beteiligt.
Zur Bewältigung von internen Großschadensereignissen entsendet die Klinik ärztliche Unterstützung in die Krankenhauseinsatzleitung. Bei externen Großschadensereignissen im Kreis Lippe wird die Arbeit der Rettungskräfte vor Ort durch Leitende Notärzte aus unseren Reihen unterstützt.
Akutschmerzdienst
Die Behandlung von Schmerzen, wie sie nach einer Operation auftreten können, hat für uns während Ihres Aufenthalts im Aufwachraum unserer Klinik eine zentrale Bedeutung. Hierzu stehen uns moderne Medikamente und Verfahren zur Verfügung, die teilweise bereits vor dem Beginn der Operation angewendet werden können.
Verfahren der „patientenkontrollierten Analgesie”, etwa über Schmerzpumpen und Schmerzkatheter bieten wir darüber hinaus an, um auch auf der Station unseren Beitrag zu einer möglichst optimalen Schmerztherapie zu leisten. Hierzu stehen wir in engem Kontakt mit Ihren Operateuren.
Um die Versorgung der Patienten nach Operationen noch weiter zu verbessern, hat die Klinik einen Akut-Schmerzdienst eingerichtet. Zur Kontrolle und Verbesserung der Schmerzbehandlung fragt speziell ausgebildetes Pflegepersonal („pain nurses”) das Schmerzempfinden der Patienten ab. Es finden täglich zwei Visiten statt, eine davon mit einem Anästhesisten. Außerdem bringen die Fachärzte ihr Fachwissen in die interdisziplinäre Arbeitsgruppe „Zertifizierte Schmerztherapie” ein.
Das Klinikum Lippe wurde bereits mehrfach wegen seiner guten Schmerztherapie im Rahmen von Zertifizierungen ausgezeichnet.
| ANÄSTHESIOLOGIE UND OPERATIVE INTENSIVMEDIZIN
Intensivmedizin
Gerade ältere oder vorerkrankte Patienten können durch Unfälle oder größere Operationen stark belastet werden. Funktionsstörungen wichtiger Organe, die daraus resultieren können, bedürfen nicht selten intensiver ärztlicher und pflegerischer Betreuung oder auch der Organunterstützung durch medizinische Apparate. Die Bewältigung dieser wichtigen Aufgabe stellt einen wesentlichen Schwerpunkt unserer Arbeit dar: die perioperative Intensivmedizin.
Auf unseren operativen Intensivtherapiestationen an den Standorten Detmold und Lemgo mit jeweils zehn Beatmungsbetten widmen wir uns schwerkranken Patienten durch intensive kontinuierliche Überwachung, eine individuelle, aufwendige medikamentöse und apparative Therapie, aber auch intensive Pflege und Zuwendung, um das Gleichgewicht im Körper aufrecht zu halten oder wiederherzustellen.
Die Intensivmedizin kann die Funktion vieler Organe durch Beatmung, Dialyse, künstliche Ernährung und Kreislaufunterstützung lange aufrechterhalten. Hierdurch wird dem Körper Zeit gegeben, seine Selbstheilungskräfte einzusetzen und die Krankheit zu besiegen. Darüber hinaus unterstützt die Intensivmedizin durch gezielten Einsatz von Medikamenten diesen Heilungsprozess. Hierzu zählen beispielsweise Antibiotika, mit denen Infektionen zielgenau bekämpft werden, oder spezielle Wirkstoffkombinationen zur Erhaltung oder Wiederherstellung des inneren Gleichgewichts von Blutsalzen, Hormonen oder Stoffwechselfunktionen.
Es ist uns Ärzten und Pflegekräften ein besonderes Anliegen, die Persönlichkeit und Würde jedes Patienten auch in der schwierigen Situation der intensivtherapeutischen Betreuung zu respektieren. Vertrauensvolle Gespräche mit Patienten und Angehörigen haben deshalb einen sehr großen Stellenwert. An einigen Bettplätzen haben wir die Möglichkeit, durch spezielle Lichtinstallationen den Tag-Nacht-Rhythmus insbesondere schwerstkranker Patienten, die einen langen Intensivaufenthalt benötigen, aufrecht zu erhalten und damit schädlichen Beeinträchtigungen der Sinneswahrnehmung entgegen zu wirken. So können unsere Patienten ohne Stress von einer maximalen Intensivmedizin profitieren.
Die Klinik für Anästhesiologie und Intensivmedizin ist Teil des Traumazentrums Lippe und des Trauma-Netzwerkes Ostwestfalen-Lippe mit regelmäßigen Rezertifizierungen nach den Richtlinien des Weißbuches der Deutschen Gesellschaft für Unfallchirurgie.
| ANÄSTHESIOLOGIE UND OPERATIVE INTENSIVMEDIZIN
Anästhesieambulanz
Liebe Patientinnen und Patienten,
Vor einer anstehenden Operation oder einem speziellen Eingriff, der eine Anästhesie (Narkose) erfordert, findet ein ausführliches Vorgespräch mit dem Anästhesisten (Narkosearzt) statt. Meistens erfolgt dieses Gespräch im Rahmen der sogenannten Prämedikationsvisite. Dabei haben Sie die Möglichkeit, in ruhiger Atmosphäre alle Fragen direkt mit dem Narkosearzt zu klären.
Eine wichtige Grundlage für das Gespräch bildet ein von Ihnen zuvor ausgefüllter Fragebogen zu Ihrer Krankengeschichte. Zusätzlich bitten wir Sie, eine vollständige Liste der Medikamente mitzubringen, die Sie aktuell einnehmen.
Bitte beachten Sie die Checkliste mit den Unterlagen, die sie zum Gespräch mitbringen sollten.
Während des Gesprächs erhalten Sie wichtige Informationen zu den Verhaltensregeln vor der Narkose, dem Ablauf am Operationstag sowie zu möglichen Risiken der Anästhesie. Sollten Fragen oder Unklarheiten bestehen, scheuen Sie sich nicht, diese direkt mit dem Anästhesisten zu besprechen. Wir empfehlen Ihnen, alle offenen Fragen bereits im Vorfeld zu notieren und zum Gespräch mitzubringen. Je besser Sie informiert sind, desto sicherer und angenehmer wird Ihr Aufenthalt bei uns.
Im Zusammenhang mit der Anästhesie bei Erwachsenen gelten besondere Verhaltensregeln, die wir Ihnen während des Aufklärungsgesprächs detailliert erläutern. Zu den wichtigsten Punkten gehören:
- Nahrungsaufnahme: Sechs Stunden vor der Anästhesie dürfen Sie keine festen Speisen mehr zu sich nehmen.
- Flüssigkeitszufuhr: Zwei Stunden vor der Anästhesie sollten Sie nichts mehr trinken. Eine Ausnahme gilt für eine kleine Menge Wasser, Tee oder Kaffee ohne Milch, die Sie in Verbindung mit der Einnahme von vorbereitenden Tabletten zu sich nehmen dürfen.
- Medikamente: Wenn Sie morgens regelmäßig Medikamente einnehmen, besprechen Sie bitte im Voraus mit dem Anästhesisten, welche davon vor der Anästhesie eingenommen werden dürfen.
- Verzicht auf Rauchen: Bitte verzichten Sie am Tag der Anästhesie auf das Rauchen.
- Körperpflege und Schmuck: Bitte entfernen Sie Make-up, Nagellack und Ähnliches. Schmuckstücke wie Ringe, Ohrringe oder Piercings sollten ebenfalls auf der Station zurückgelassen werden.
- Kontaktlinsen und Brillen: Kontaktlinsen dürfen nicht mit in den OP- oder Untersuchungsraum genommen werden. Brillen sind nur bei starker Sehschwäche erlaubt, allerdings besteht die Gefahr, dass sie während des Transports beschädigt werden.
- Prothesen und Zahnprothesen: Abnehmbare Zahnteile (z. B. Zahnprothesen), Haarteile sowie andere körpernahe Prothesen sind vor der Anästhesie ebenfalls zu entfernen und auf der Station zu hinterlegen. In Einzelfällen können Ausnahmen in Absprache mit dem Anästhesisten gemacht werden.
Diese Maßnahmen dienen Ihrer Sicherheit und der reibungslosen Durchführung der Anästhesie. Wenn Sie Fragen zu den Regeln oder Unsicherheiten haben, können Sie diese gerne im Vorgespräch mit dem Anästhesisten klären.
| ANÄSTHESIOLOGIE UND OPERATIVE INTENSIVMEDIZIN
Fragen und Antworten
Was ist Anästhesie?
Das Wort Anästhesie bezeichnet einerseits den Zustand der Empfindungslosigkeit, wie er etwa für eine Operation oder Untersuchung herbeigeführt wird, andererseits steht das Wort im weiteren Sinne auch als Kurzform für unsere Fachdisziplin, die Anästhesiologie (die Wissenschaft von der Anästhesie). So trägt auch unsere Klinik an vorderster Stelle dieses Wort in ihrem Namen. Bitte informieren Sie sich unter „Unsere Schwerpunkte“ über weitere Betätigungsfelder der Spezialisten unserer Klinik.
Was muss ich vor einer Narkose beachten?
Um mögliche Risiken auszuschließen oder klein zu halten, möchten wir uns vor Ihrem Eingriff möglichst ausführlich über Ihren Gesundheitszustand, über mögliche Vorerkrankungen oder Vor-Operationen informieren. Auch Medikamente, die Sie möglicherweise dauerhaft oder regelmäßig einnehmen müssen, möchten wir gerne erfahren. Darüber hinaus möchten wir Sie ausführlich über für Ihren Eingriff zur Verfügung stehende Narkoseverfahren informieren und mit Ihnen gemeinsam das für Sie beste Vorgehen besprechen. Ihr behandelnder Arzt hier im Klinikum wird Sie deshalb zur präoperativen Visite in unserer Anästhesie-Ambulanz vorstellen. Dort erfahren Sie auch, wie Sie sich bis zur stationären Aufnahme, am Vortag und am Tag der Operation verhalten sollen.
Wichtige Punkte sind zum Beispiel:
- die Einnahme von Dauermedikamenten bzw. evtl. nötige Einnahmepausen
- ob und wie lange Sie vor der Operation nüchtern bleiben sollen, oder
- welche Unterlagen Sie bitte noch von Ihrem Hausarzt besorgen sollen
Meine OP soll ambulant durchgeführt werden. Was muss ich beachten?
Nach einer ambulanten Narkose dürfen Sie nicht selbständig am Straßenverkehr teilnehmen, Sie sind möglicherweise auch zuhause noch in Ihrer Reaktionsfähigkeit eingeschränkt und benötigen auch darüber hinaus möglicherweise noch Unterstützung. Bitte stellen Sie deshalb sicher, dass Ihnen eine Begleitperson zur Verfügung steht, die Sie nach Ihrem Aufenthalt bei uns sicher nach Hause bringt. Auch muss eine erwachsene Begleitperson zur Verfügung stehen, um Sie bis zum nächsten Morgen zu unterstützen. Sie sollten am restlichen OP-Tag zuhause bleiben und sich schonen. Weitere Informationen hierzu erfahren Sie in unserer Sprechstunde in der Anästhesie-Ambulanz, wo Sie auch über die Narkose aufgeklärt werden und Ihr Einverständnis erklären.
Nach meiner letzten Narkose musste ich mich übergeben. Muss ich das wieder befürchten?
Übelkeit und Erbrechen nach Narkosen („PONV“, postoperative nausea and vomiting), auch Teilnarkosen, sind eine nicht ganz seltene Beeinträchtigung im Aufwachraum und auch auf Station. Frauen und Nichtraucher sind interessanterweise häufiger betroffen. Auch Patienten, die unter Reisekrankheit leiden, haben ein höheres Risiko für diese Komplikation.
Wir sind uns dieses Problems bewusst und wählen mit Ihnen gemeinsam in der Anästhesie-Ambulanz das für Sie beste Narkoseverfahren auch in Hinblick auf dieses Problem aus. Standardmäßig kommen bei uns auch Medikamente zum Einsatz, die vor PONV schützen. Einen 100-prozentigen Schutz jedoch gibt es leider nicht. Bitte unterrichten Sie uns über diesbezügliche Vorerfahrungen und auch Reisekrankheit, damit wir die besten Vorkehrungen treffen können.
Kann man während der Narkose aufwachen?
Vielleicht kennen Sie Zeitungs- oder Fernsehberichte über Patienten, die sich nach der Operation an Dialoge zwischen den operierenden Ärzten erinnerten, oder die sogar Schmerzen verspürten und wach waren, sich aber nicht bemerkbar machen konnten. Tatsächlich gibt es diese Fälle. Damit Ihnen ein solches Schicksal bei uns nicht widerfährt, überwachen wir zusätzlich zu den in der Anästhesie üblichen Methoden auch die Narkosetiefe. Mehrere Verfahren stehen dazu auch bei uns zur Verfügung, am häufigsten kommt die Messung der Hirnströme (EEG, Elektroenzephalogramm) zum Einsatz. Zudem bleibt unser Team während der gesamten Operation an Ihrer Seite und sorgt für ausreichend tiefen Schlaf und eine komfortable Schmerzbekämpfung.
Was soll ich zum Aufklärungsgespräch mitbringen?
Beachten Sie bitte unsere Checkliste für das Aufklärungsgespräch.
| KINDERANÄSTHESIE
Dr. med.
Lutz Müller-Lobeck
Klinikum Lippe
Kinderanästhesie
Sekretariat Detmold: Beate Puls
Telefon 05231 72-2321
Fax 05231 72-1034
| ANÄSTHESIOLOGIE UND OPERATIVE INTENSIVMEDIZIN
Kinderanästhesie
Kinder sind keine kleinen Erwachsenen. Sie unterscheiden sich von uns Erwachsenen durch ihren Körperbau, ihre Größe und ihr Gewicht, aber auch in Hinblick auf ihre Stoffwechselfunktionen. Und Kind ist nicht gleich Kind. Kinder unterscheiden sich voneinander entsprechend ihrem jeweiligen Alter auch in Hinblick auf das psychische Erleben und die Verarbeitung einer Krankheit und eines Krankenhausaufenthaltes oder die Möglichkeiten, sich mit uns zu verständigen.
Darauf sind wir eingestellt. Unser Team, dem auch speziell ausgebildete Kinderanästhesisten angehören, arbeitet in der Familienklinik Hand in Hand mit den Kinderchirurgen, Kinderärzten und anderen Kinder betreuenden Spezialisten zusammen. Dabei sind wir kompetente Ansprechpartner für alle Kinder und ihre Eltern, vom kleinsten Frühgeborenen bis zum Jugendlichen.
Verantwortungsbewusst prüfen wir, welche Narkosemethode notwendig ist. Eine Vollnarkose kann gegebenenfalls auch durch eine Teilnarkose (Regionalanästhesie) ergänzt werden, wie wir sie alle vom Zahnarzt kennen. Durch eine solche Kombination beider Verfahren können Narkosemedikamente eingespart werden, wodurch Ihr Kind nach der Operation schneller wach wird und dennoch länger schmerzfrei bleibt. Wo immer diese Kombination sinnvoll ist, bieten wir sie gerne an.
Wir begleiten Sie und Ihre Kinder vor, während und nach der Operation. Wir sorgen für einen sanften Abschied von den Eltern, ein schnelles Einschlafen in einen ausreichend tiefen Schlaf und erleichtern das Aufwachen. Während der Operation überwachen wir den Schlaf und sorgen für altersentsprechende und stabile Kreislauf- und Atembedingungen. Auch nach der Operation sorgen wir im Aufwachraum für einen möglichst kindgerechten Aufenthalt und begleiten den Übergang zurück in die stationäre Betreuung oder – bei ambulanten Eingriffen – in die elterliche Pflege zuhause.
Wir Kinderanästhesisten der Familienklinik arbeiten aktiv im Wissenschaftlichen Arbeitskreis Kinderanästhesie (WAKKA) der Deutschen Gesellschaft für Anästhesie und Intensivmedizin (DGAI) mit . Wir nehmen aktiv teil an der Entwicklung der Kinderanästhesie in Deutschland und bleiben stets auf dem aktuellen Stand. So können Sie sicher sein, dass wir immer nach den neuesten Erkenntnissen arbeiten.
Gerne besprechen wir mit Ihnen während des Narkose-Aufklärungsgespräches in der Anästhesie-Ambulanz ausführlich den geplanten Eingriff und beantworten alle Ihre Fragen.
Wir Kinderanästhesisten „zaubern“ Ihre Kinder in den Schlaf, wenn eine Operation durchgeführt werden muss. Im Gegensatz zu richtigen Zauberern verraten wir aber gerne unsere Tricks. Und wenn Sie mit Ihren Kindern schon mal „üben“ wollen, dann können Sie uns auch beim „Zaubern“ helfen.
ZAUBERSAFT
„Zaubersaft“ beruhigt und erleichtert so den Kindern die notwendige Trennung von den Eltern. Der süße Saft hat allerdings einen etwas bitteren Nachgeschmack. Er muss also am besten mit einem Schluck ganz schnell hinuntergezaubert werden. Das kann Ihr Kind ja zuhause schon üben: Einen Schluck Saft in ein kleines Glas, gerne auch ein zweites Glas für Mami oder Papi, „Prost“ und … Simsalabim, weg ist der Saft! Anschließend darf sich kräftig geschüttelt werden.
Sollte diese schnelle Schlucken nicht möglich sein, können wir den Saft auch wie ein Zäpfchen verabreichen.
ZAUBERPFLASTER
„Zauberpflaster“ auf der Haut macht unempfindlich gegen Schmerz.
So wie der Zauberer auf der Bühne Feuer schlucken kann, kann Ihr Kind mit seiner Hilfe das Anlegen einer Infusionsnadel ertragen, ohne Schmerzen zu empfinden. Die weichen Pflaster sind mit Betäubungsmitteln getränkt. Wenn wir Ihnen vor der Operation Ihres Kindes „Zauberpflaster“ mit nach Hause geben, erhalten Sie von uns eine genaue Anleitung, wo die Pflaster aufgeklebt werden müssen, damit der „Trick“ gelingt.
Wichtig ist, dass das Zauberpflaster ausreichend Zeit bekommt, seine Wirkung zu entfachen. Wir teilen Ihnen deshalb in der Anästhesie-Ambulanz auch mit, wann es aufgeklebt werden soll. Sie können die Wirkung des Zauberpflasters zudem unterstützen, indem Sie Ihrem Kind einen Handschuh oder eine Socke über das Pflaster ziehen, so dass es sich nicht lösen kann. Aus den Augen, aus dem Sinn – so kann Ihr Kind auch nicht in einem unbeobachteten Moment nach dem Pflaster greifen.
SCHLAFLUFT UND FLIEGERMASKE
Wenn die „Zauberpflaster“ nicht eingesetzt werden können, wenn sich das Pflaster ungewollt gelöst hat oder der „kleine Zauberlehrling“ sich doch zu sehr fürchtet, dann kann die Einleitung der Narkose durch das Einatmen von „Schlafluft“ erfolgen. Dazu bekommt Ihr Kind eine „Fliegermaske“ aufgesetzt, mit deren Hilfe es einen Luftballon aufpusten soll. Dabei atmet Ihr Kind tief ein und aus und inhaliert so das Sauerstoff-Narkosemittelgemisch. Erst, wenn Ihr Kind dann eingeschlafen ist, wird die Infusionsnadel angelegt.
Ihre Meinung ist uns wichtig
Lob und Kritik sind uns wichtig, um die eigene Arbeit beurteilen und verbessern zu können. Wir bitten Sie deshalb um Ihre Mithilfe und haben einen Fragebogen entwickelt, auf dem Sie die Möglichkeit haben, uns eine Rückmeldung zur Behandlung durch unser Team zu geben. Die Teilnahme ist selbstverständlich freiwillig und erfolgt anonym. Nur wenn Sie ausdrücklich einen Rückruf wünschen, können Sie uns Ihre Telefonnummer auf dem Fragebogen hinterlassen.
Den Fragebogen erhalten Sie nach der Operation Ihres Kindes bei uns in der Familienklinik.
|KINDERANÄSTHESIE
Fragen und Antworten
Mein Kind muss operiert werden. Aber ist eine Narkose nicht schädlich für mein Kind?
So oder ähnlich fragen viele Eltern, wenn über die Notwendigkeit einer Operation gesprochen wird.
Die Frage, ob und inwieweit eine Narkose einem Kind schadet, wurde in den letzten Jahren immer wieder in den Medien diskutiert, nachdem in tierexperimentellen Studien Lerndefizite und das Absterben von Nervenzellen etwa bei Ratten nachgewiesen worden waren. Diese Studien wiesen jedoch erhebliche Mängel auf, und die Übertragbarkeit der Ergebnisse auf den Menschen wurde nicht zu Unrecht in Zweifel gezogen. In der Folge sind eine Reihe von sogenannten retrospektiven Studien durchgeführt worden, das heißt bereits vorhandene Patientendaten wurden nachträglich auf Hinweise zu diesen Fragestellungen durchforstet. Da hierbei teils widersprüchliche Daten gewonnen worden waren, wurden und werden sogenannte prospektive, das heißt auf die Beantwortung dieser Fragestellungen zugeschnittene, den bevorstehenden Behandlungsverlauf begleitende wissenschaftliche Studien durchgeführt, um abschließend klären zu können, ob diese tierexperimentellen Daten auf den Menschen übertragbar sind und welche Bedeutung diese Informationen haben.
Für eine große, internationale Studie liegen inzwischen die abschließenden Ergebnisse vor, für eine weitere Studie sind Zwischenergebnisse veröffentlicht worden. In beiden Studien wurde deutlich, dass fachgerecht durchgeführte, auf die kindlichen Bedürfnisse zugeschnittene Narkosen keinen Einfluss auf das Lernen der Kinder haben. Viele nationale Fachgesellschaften und internationale Dachorganisationen der Kinderanästhesie wie etwa die Europäische Gesellschaft für Kinderanästhesie (ESPA), aber auch Forschungsinitiativen wie die Safetots-Initiative sind sich einig: Ist eine schmerzhafte Operation oder unangenehme Untersuchung angeraten, dann ist die dafür notwendige Voll-, Teilnarkose oder Sedierung („Dämmerschlaf“) immer zum Vorteil des Kindes.
Im August 2015 hat der Wissenschaftliche Arbeitskreis Kinderanästhesie (WAKKA) der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin (DGAI) hierzu eine Stellungnahme verfasst, die wir voll und ganz mittragen. Die Stellungnahme finden Sie auf den Internetseiten der DGAI.
Wir nehmen die Bedenken der Eltern und kleinen Patienten einerseits, andererseits aber auch die neuesten wissenschaftlichen Ergebnisse ernst. Deshalb legen wir all unser Expertenwissen für unsere kleinen Patienten in die Waagschale, sodass Sie sicher sein können, dass sich die Kinder bei uns in guten Händen befinden.
Mein Kind schreit und tobt im Aufwachraum. Was ist da los, hat es die Narkose nicht vertragen?
Bei Kindern sind Unruhe, Erregungs- und Angstzustände nach einer Narkose häufiger als bei Erwachsenen. Diesen Zustand nennen wir Aufwachdelirium. Es handelt sich dabei nicht um eine Unverträglichkeit der Narkose oder etwa eine Allergie, sondern um eine seltene, dennoch aber typische Reaktion des kindlichen Gehirns auf die Narkosemedikamente. Obwohl diese Symptome nach einiger Zeit meistens von allein folgenlos verschwinden, unterstützen wir Ihr Kind in dieser Phase. Eine gute Schmerztherapie und beruhigende Medikamente sind ebenso wesentlicher Bestandteil des Behandlungskonzepts wie eine ruhige Atmosphäre im Aufwachraum und – nicht zuletzt – Ihr beruhigender Einfluss.
Vor der Operation erklären wir Ihnen diesen Zustand gerne ausführlich, so dass Sie sich nicht ängstigen müssen, wenn Sie Ihr Kind nach der Operation eventuell so erleben. Für uns ist es außerdem hilfreich in der Therapie, wenn Sie uns über das allgemeine Aufwachverhalten Ihres Kindes informieren und vielleicht sogar auch von früheren Erfahrungen nach Operationen berichten können.
Mein Kind soll ein Schmerzmittel im „off label use“ bekommen. Was bedeutet das?
Im Aufklärungsgespräch vor der Operation informieren wir die Eltern ausführlich.
Unter „off label use“ versteht man die Verabreichung eines Medikamentes entweder bei Patientengruppen (zum Beispiel bestimmten Altersgruppen) oder Anwendungsbereichen, für die der Hersteller des Medikamentes keine Zulassung beantragt hat. Dies kann zum Beispiel nicht nur bestimmte Altersgruppen betreffen, sondern auch Erkrankungen, für deren Behandlung das entsprechende Medikament ursprünglich nicht entwickelt wurde, und wofür deshalb keine Zulassung beantragt wurde.
Ein gutes, allgemein bekanntes Beispiel aus der Erwachsenenmedizin ist etwa das Medikament „Acetylsalicylsäure“ (ASS), das ursprünglich als Schmerz- und Rheumamittel entwickelt wurde. Später stellte sich heraus, dass es auch zur Verhinderung von Blutgerinnseln eingesetzt werden kann. Anfänglich handelte es sich deshalb in diesen Fällen um einen „off label use“, bis die Herstellerfirmen auch für diese neue Indikation die Zulassung beantragten und erhielten. Ist der zu erwartende Markt jedoch klein, bleibt die Beantragung der Zulassung für diese Indikation häufig aus Kostengründen trotz nachgewiesener Wirksamkeit beim Patienten aus. Von dieser Einschränkung sind deshalb oft Medikamente betroffen, die bei ganz kleinen Kindern eingesetzt werden sollen.
Wann immer Medikamente zur Verfügung stehen, die für den gewünschten Zweck bei einem Kind eine Zulassung haben, und deren Einsatz keine Nachteile für das Kind hat, werden wir diese bevorzugen. Wie überall in der Kinderheilkunde sind aber auch wir gelegentlich gezwungen, ausgewählte Medikamente trotz fehlender Zulassung anzuwenden, deren Sicherheit und Wirksamkeit in vielen internationalen Anwendungen ausreichend bewiesen wurden, und die für den gewünschten Zweck beim Kind besser geeignet sind als zugelassene Medikamente. Dieses übliche Vorgehen wird allgemein mit dem englischen Terminus „well-established off label use“ (gut bewährter Einsatz außerhalb der Zulassung) bezeichnet.
Betroffen sind hiervon insbesondere einige Schmerzmittel, aber auch muskelerschlaffende Substanzen (Muskelrelaxantien), die für die Narkose benötigt werden. Der „well-established off label use“ dieser Arzneimittel wird in unserem Haus mit großer Sorgfalt, aber auch mit großem Erfolg für die Kinder durchgeführt.
Parallel hierzu beteiligen wir uns durch Mitarbeit im Wissenschaftlichen Arbeitskreis Kinderanästhesie (WAKKA) der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin (DGAI) aktiv an der Weiterentwicklung bzw. dem Erwirken von Zulassungen für die betroffenen Medikamente.
Mein Kind hat eine sehr seltene Erkrankung. Kennen Sie sich damit überhaupt aus?
Eltern von Kindern mit seltenen Erkrankungen sind manchmal verunsichert, wenn sie nach einer Behandlungsmöglichkeit für ihr Kind suchen.
Seltene Erkrankungen (engl. orphan diseases) mit weltweit möglicherweise nur wenigen hundert bis tausend Betroffenen stellen ein großes Problem bei der Patientenversorgung dar. Das Wissen über diese Erkrankungen ist möglicherweise nur auf eine kleine Zahl von Experten beschränkt, bei manchen sehr seltenen Krankheiten sogar auf einen einzigen Experten. Um dieses Expertenwissen bei Bedarf online zur Verfügung zu stellen, wurde in Frankreich das Projekt „Orphanet“ ins Leben gerufen. Schnell wurde hier jedoch klar, dass die spezifischen Risiken und Probleme, die bei diesen Patienten (häufig Kindern) im Zusammenhang mit Narkosen auftreten könnten, in diesem Projekt nur unzureichend widergespiegelt werden können.
Der Wissenschaftliche Arbeitskreis Kinderanästhesie (WAKKA) der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin (DGAI), an dem wir aktiv teilnehmen, hat es sich deshalb seit 2005 gemeinsam mit Orphanet in Frankreich, der DGAI, der Europäischen Gesellschaft für Kinderanästhesie (ESPA), sowie internationalen Experten zur Aufgabe gemacht, die Versorgungsqualität bei Patienten mit seltenen Erkrankungen im Zusammenhang mit Narkosen zu verbessern. Hierzu werden im Projekt „OrphanAnesthesia“ Behandlungsempfehlungen gesammelt und in einer Onlinedatenbank zur Verfügung gestellt. So können sich Anästhesistinnen und Anästhesisten, denen sich ein Patient mit einer seltenen Erkrankung zur Narkose vorstellt, schnell über dieses Krankheitsbild und die damit verbundenen Probleme oder Besonderheiten bei der Narkoseführung informieren und dadurch Komplikationen vermeiden.
Bitte informieren Sie uns im Narkoseaufklärungsgespräch über das Vorliegen einer seltenen Erkrankung bei Ihrem Kind, damit wir die Besonderheiten Ihres Kindes bei der Narkoseplanung berücksichtigen können.
| ANÄSTHESIOLOGIE UND OPERATIVE INTENSIVMEDIZIN
Weiterbildung
Ärztliche Weiterbildung
Die ärztliche Weiterbildung unserer Kolleginnen und Kollegen verstehen wir als zentrale Aufgabe unserer Klinik, um auch zukünftigen Generationen eine sehr gute medizinische Versorgung zu ermöglichen. Um dieses Ziel zu erreichen, setzen wir moderne Verfahren der Ausbildungsforschung ein. Damit gestalten wir effizientes Lernen und die Weiterentwicklung der individuellen Handlungskompetenz.
Wir verfügen über:
- die volle Weiterbildungsermächtigung am Standort Detmold (60 Monate)
- sowie über 18 Monate Weiterbildungsermächtigung am Standort Lemgo
In den ersten Monaten werden Sie gemeinsam mit erfahrenen Fachärztinnen und Fachärzten in einer 1:1-Betreuung supervidiert. In dieser Zeit erlernen Sie technische Basisfähigkeiten der Anästhesiologie, die Sie nach erfolgreichem Nachweis eigenständig durchführen.Die dabei genutzte anerkannte Feedbackstruktur ermöglicht Ihnen eine Standortbestimmung und punktuelle Weiterentwicklung.
Die Tätigkeit im Team wird Ihnen auch die nicht-technischen Fähigkeiten, wie z. B. Aufgabenmanagement und Teamarbeit, näherbringen. In der Einarbeitungsphase hospitieren Sie tageweise in anderen Kliniken (z. B. im Labor), um das Zusammenspiel der Abteilungen zu verstehen und zu unterstützen. Parallel nehmen Sie an unseren Weiterbildungsangeboten teil:
- Alle zwei Wochen lernen Sie theoretische Inhalte in unserer zertifizierten Frühfortbildung
- Im interprofessionellen Kreißsaaltraining lernen Sie den Umgang mit Zwischenfällen
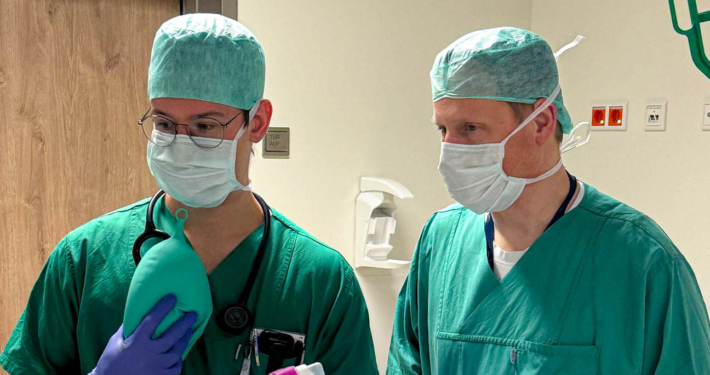
- Patientinnensimulatoren und Patientensimulatoren ermöglichen das Üben komplexer Versorgungsszenarien (z. B. schwieriger Atemweg, Reanimation)
- Mit unseren Bronchospielsimulatoren erlernen Sie schrittweise die wachfiberoptische Intubation
Ausbildung zur Notärztin / zum Notarzt
Die Ausbildung zur Notärztin / zum Notarzt sehen wir als wichtige Säule der anästhesiologischen Tätigkeit. Deshalb binden wir Sie frühzeitig in unsere Weiterbildungsstruktur ein. Dazu gehören:
- Teilnahme am Kurs „Allgemeine und spezielle Notfallbehandlung (§4 Abs. 8)“ mit Onlineanteil (Kooperationspartner: Johanniter Akademie Niedersachsen/Bremen)
- Teilnahme am Kurs Nasim25 im interprofessionellen Team mit Notfallsanitäterinnen und Notfallsanitätern (inkl. Anerkennung von 25 Notfalleinsätzen)
- Durchführung weiterer 25 Notfalleinsätze im Regelrettungsdienst am Standort Detmold
- Teilnahme am DIVI-zertifizierten Kurs „Intensivtransport“
- Unterstützung bei der Prüfungsvorbereitung im erfahrenen notärztlichen Team der Klinik
Sie erlangen die Zusatz-Weiterbildung Notfallmedizin im 3. Jahr Ihrer Weiterbildung und können nach erfolgreichem Abschluss am Regelrettungsdienst des Kreises teilnehmen.
Beteiligung an Lehre und Ausbildung
Im NKLM (Nationaler Kompetenzbasierter Lernzielkatalog Medizin) sind die Rollen von Ärztinnen und Ärzten unter anderem als Gelehrte und medizinische Expertinnen und Experten definiert.In diese Rollen wachsen Sie bei uns hinein – Sie organisieren und führen frühzeitig Lehrveranstaltungen und Unterrichte durch.Derzeit umfasst unser Engagement in der Lehre:
- Unterricht im Weiterbildungsschwerpunkt „Intensivpflege und Anästhesie“
- Unterricht für Anästhesietechnische Assistentinnen und Assistenten
- Beteiligung in interdisziplinären Versorgungsteams
Sie sind interessiert und finden keine Stellenanzeige?
Kein Problem – schicken Sie uns gerne eine Initiativbewerbung, wenn Sie eine gültige Approbation besitzen und fachlich interessiert sind.
|NEWS
Aktuelles aus der Anästhesie
|DOWNLOADS
Informationen zum Herunterladen
Checkliste
Notwendige Unterlagen für das Narkosegespräch
Narkosen/Jahr
sind im Team der Anästhesie und Intensivmedizin
betreuen Sie vor, während und nach der Narkose
Sie finden uns in Detmold und in Lemgo








 Klinikum Lippe
Klinikum Lippe

